Содержание
Гинекология и эндокринология – тесно связанные между собой дисциплины. Существует множество патологий, которые требуют подхода гинекологов и эндокринологов. К таковой относят синдром резистентных яичников. Главное проявление этой болезни – бесплодие. Именно по этой причине женщины обращаются за помощью к докторам. От одних гинекологов или только эндокринологов ждать помощи нет смысла. Только совместный подход позволит достичь результатов в лечении.
Патогенетические основы описываемого синдрома
Для того, чтобы понять суть патологии, необходимо иметь представление о нормальном функционировании яичников и регуляции их деятельности. Яичник является половым органом женской репродуктивной системы. Он отвечает за выработку половых гормонов – эстрогена и прогестерона.
Эти субстанции действуют на ткань молочных желез, влагалища, костную ткань, оказывают протективный эффект на сердечную мышцу, попадая в кровоток. Регулирует функцию яичников целая система.
Высший уровень контроля – кора головного мозга. Но этот факт не говорит о том, что функция яичников является сознательным актом. Кора головного мозга управляет гипоталамусом. Этот отдел центральной нервной системы, отвечающий за гомеостаз (равновесие). Он координирует действие желез внешней и внутренней секреции. К последним относят яичники.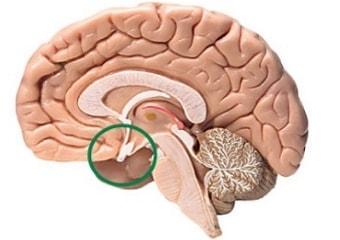
Синдром резистентных яичников характеризуется тем, что в пределах высших уровней регуляции патологии нет, то есть гипофиз, гипоталамус не поражены. В норме и механизм отрицательной обратной связи. Проблема на периферии. Рецепторы на тканях яичников, которые должны воспринимать сигнал от гонадотропных гормонов, не могут связаться с ними. Поэтому в крови концентрация их высокая, но они не действуют на свои органы-мишени. В результате яичники испытывают дефицит гормонов, возникают нарушения менструального цикла и другие серьезные проблемы.
Причинные факторы
Синдром немых или парализованных яичников, как иначе в медицинской литературе называют эту патологию, формируется постепенно, исподволь. Существует как минимум три наиболее принимаемые эндокринологами и гинекологами теории формирования болезни. Но ни одна из них единственно верной не считается.
- Генетически обусловленные мутации;
- Аутоагрессия с антителами, направленным на ткани яичников;
- Внтурияичниковые вещества, называемые ингибиторами.
Наиболее часто встречается информация о врожденном характере болезни. 
Синдром резистентных яичников часто проявляется с другими эндокринопатиями. Так, его диагностируют с аутоиммунным тиреоидитом – заболеванием щитовидной железы. Поэтому эндокринологи не исключают аутоиммунный характер патологии. Тогда логично предположить, что антитела, направленные к собственным тканям организма человека, обладают блокирующим действием. Они связываются с рецепторами яичников и не дают воздействовать на них гонадотропным гормонам.
Синдром Сэвиджа ассоциируется также с зобом Хашимото, аутоиммунной пурпурой, алопецией и другими патологиями, связанными с аутоагрессией собственных иммунных клеток.
Последняя теория не сегодняшний момент наиболее перспективная, но требует проведения ряда исследований. Ее последователи считают, что в основе рефрактерности яичников по отношению к гормонам лежат специальные внутрияичниковые частицы. Они называются ингибиторами. Роль этих частиц в избирательном блоке части рецепторов. По неясным причинам их становится много, поэтому на нормальное или даже избыточное количество гормонов яичники не реагируют должным образом.
Клиническая картина
При синдроме парализованных яичников симптомы сводятся к различным вариантам нарушения менструального цикла. Основная разновидность — аменорея. Это отсутствие менструальных выделений и цикла как такового.
Если нет месячных, значит нет овуляции. Вполне логично, что естественным исходом будет бесплодие. Эта жалоба становится ведущей причиной для обращения к гинекологу или другому доктору. Аменорея уходит на второй план.
Важно при сборе анамнеза обратить внимание на возраст женщины. Старше 35 лет женщин с резистентными яичниками практически не бывает. Постепенное развитие проблем с менструацией — тоже важный дифференциально-диагностический признак, отличающий именно синдром резистентных яичников.
При расспросе женщины обычно называют некий пусковой фактор, ставший, по их мнению, причинным. Им оказывается вирусная инфекция или перенесенный психо-эмоциональный стресс или выраженное переутомление. Также пациенток беспокоят частые боли внизу живота.
Для синдрома спящих яичников характерно отсутствие признаков климактерических изменений. Ниже приведен перечень проявлений, которые при синдроме резистентных яичников не встречаются, то есть стоит искать другое заболевание в качестве причины симптомов:
- потливость по типу приливов;
- нарушение фазы засыпания;
- частые пробуждения;
- головные боли;
- похолодание конечностей;
- учащение пульса, перебои в работе сердца.
Объективный статус редко обнаруживает отклонения от нормы. Женщина не имеет признаков ожирения или повышенного питания. Вторичные половые признаки развиты в соответствии с возрастом и конституцией. Вагинальный осмотр обнаруживает некоторый дефицит эстрогенов. Слизистая оболочка влагалища гиперемированная, не блестит. В некоторых участках она несколько истончена.
Диагностика
Основное направление в плане диагностических исследований — исключение органической патологии. То есть упор приходится на дифференциальную диагностику.
Сбор анамнеза и жалоб — половина правильно поставленного диагноза. Объективно проявлений патологии установить практически нереально. Лишь при длительном течении заболевания гинеколог при влагалищном исследовании видит признаки гипоэстрогенемии, о которых речь велась выше.
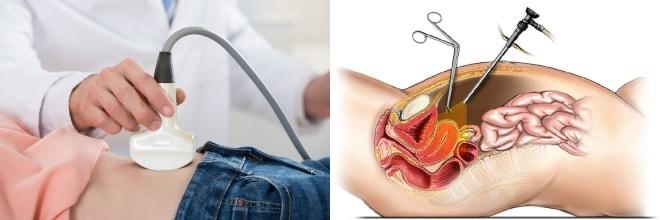
Общие анализы мочи и крови не дают никаких специфических изменений. Биохимическое исследование тоже. Назначается УЗИ органов малого таза.
При ультразвуковом исследовании яичники увеличены в своих размерах. Больше никаких изменений, типичных для синдрома парализованных яичников при этом методе не выявляется. Фолликулы видны, их размеры колеблются от 5 до 6 мм. Их структура не изменена. Матка не увеличена. Эндометрий обычно истончен в связи с обеднением содержания эстрогенов.
Лапароскопия позволяет четко увидеть внешние параметры органов малого таза. В яичниках много «просвечивающих» фолликулов, но их размеры не превышают 0,6 см, что говорит об их незрелости. Зрелый или доминантный фолликул обнаружить не удается.
Но решающую роль в диагностике играют пробы с гормонами. 
Первая проба — гестагеновая. Она должна быть отрицательной при синдроме рефрактерных яичников. Кломифеновая проба тоже отрицательная. Она исключает гипоталамический уровень патологии.
Проба с эстрогеном и гестагенами положительная. В ответ на введение половых гормонов снижается концентрация в крови гонадотропных гормонов. Это еще раз подтверждает, что в патогенезе аменореи и бесплодия виновны именно яичники. То есть патология не гипофизарная, не гипоталамическая.
Подход к лечению
Терапия описанной патологии комплексная. Стоит заметить, что восстановление фертильности возможно в очень небольшом проценте случаев. Патологией занимается доктор-гинеколог, эндокринолог.
Лечение с помощью гонадотропных гормонов до сих пор под большим вопросом. Имеются как сторонники, так и противники проведения подобного метода терапии. Нужно заметить, что в небольшом проценте случаев такое лечение эффективно.
Основной метод — заместительная терапия. Используются эстрогены и их аналоги. Они способны разблокировать, освободить рецепторы в яичниках к фолликулостимулирующему и лютеинизирующему гормону. К тому же, имеются данные, что они действуют против аутоантител — одной из возможных причин возникающего синдрома.
С учетом возможной роли аутоиммунных механизмов улучшить состояние могут следующие меры:
- применение глюкокортикоидных гормонов или други иммунодепрессантов;
- очищение плазмы от антител, направленных к рецепторам яичников или плазмаферез;
- терапия эстрогенами.
Для закрепления эффекта показана витаминотерапия и применение антиоксидантных средств. Физитерапевтическое лечение, аккупунктура обладают не меньшей пользой. Большой популярностью пользуются различные аутотренинги и занятия с психотерапевтом.
Золотым стандартом лечения (согласно национальным рекомендациям по эндокринологии) является терапия Фемостоном. Но лечить самостоятельно синдром Сэвиджа нельзя. Ведь заместительная терапия имеет массу побочных и нежелательных эффектов.
Единственно возможный вариант забеременеть при неэффективности консервативных мер — вспомогательные репродуктивные технологии. С помощью стимуляционных мер и создания необходимого гормонального фона проводят экстрокорпоральное оплодотворение.
Профилактики заболевания не существует, так как нет единой теории, объясняющей четко его возникновение. Главное — прислушиваться к своему организму и не забывать обращаться к докторам. При назначении лечения надо стараться выполнять все рекомендации.