Содержание
Андробластома яичника представляет собой малораспространенную опухоль женской репродуктивной системы. Клинические варианты: злокачественное новообразование, доброкачественная андробластома. Характеризуется способностью секретировать мужские и частично женские половые гормоны (АМГ, ингибин, тестостерон), что обуславливает развитие маскулинных черт у женщин. Требует срочного лечения после постановки диагноза.
Причины становления неоплазии и особенности гистологической структуры
Этиология процесса до конца не выяснена. Согласно основной теории, неоплазия имеет герминогенное происхождение и формируется из остатков зародышевых тканей под действием неблагоприятных гормональных причин. Факторы риска также неизвестны, что не позволяет разработать специфических мер профилактики.
Классификация
Классификация андробластомы яичника основана на степени зрелости клеток. Называют три вида опухоли: высокодифференцированный вариант (доброкачественный), низкодифференцированный вид (злокачественный), промежуточную разновидность. Неоплазия с вялым течением подразделяется на четыре самостоятельные формы:
- Андробластома с накоплением липидов.
- Лейдигома.
- Тубулярная аденома.
- Опухоль из клеток Лейдига и Сертоли.
Особенность высокодифференцированных андробластом яичника заключается в медленном развитии, отсутствии инфильтративного роста (опухоль не вторгается в окружающие ткани), неспособности к метастазированию.
Злокачественные формы относительно редки: не более чем в 20-30% случаев заболевание протекает в подобном виде. Как и все герминогенные опухоли, андробластома при условии малигнизации характеризуется агрессивностью и ранним формированием вторичных опухолевых очагов в организме.
Промежуточные андробластомы яичника имеют смешанное течение, быстро растут, однако не метастазируют.
Симптоматика
Клиническая картина неопластического процесса разнообразна. Включает в себя две стадии: дефеминизации и становления признаков маскулинизации. Основные проявления первого этапа:
- Развивается олигоменорея или гипоменорея. Нарушение менструального цикла по типу недостаточного отхождения крови. Сопровождается отсутствием овогенеза.
- Возможны ациклические кровотечения. Появляются кровянистые выделения из половых путей.
- Аменорея. Полное исчезновение циклических процессов в организме женщины (в 35% случаев). Процесс трансформации олигоменореи в тотальное нарушение овогенеза происходит в течение 6 месяцев.
- Атрофия молочных желез.
- Изменение характера отложения жира.
- Возникновение угревой сыпи (акне).
Вторая стадия:
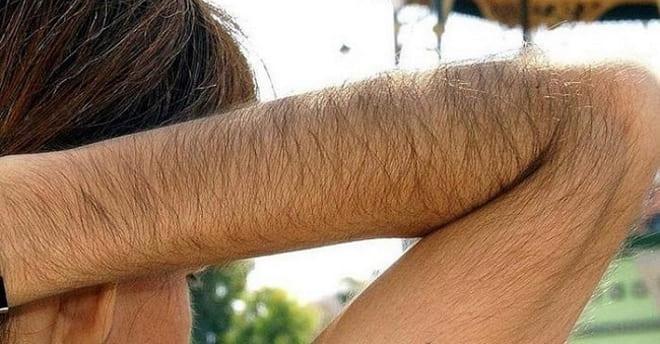
- Повышенное оволосение тела.
- Изменение тембра голоса.
- Гипертрофические изменения клитора.
- Признаки алопеции (облысения), характерные для насыщенности организма тестостероном и андрогенами.
Наиболее грубые изменения заметны при раннем формировании андробластомы, до начала первой менструации. Отмечается избыточное оволосение, раннее половое созревание. В постменопаузе возникают мажущие выделения из половых ходов.
Диагностические мероприятия при андобластоме
Диагноз ставится на основе объективных данных первичного осмотра и УЗИ. Исследования, которые необходимо провести:
- Опрос пациентки, объективизация жалоб. Возможно проведение оценки симптомов с помощью специальной анкеты-опросника.
- Сбор анамнеза. Поскольку имеется связь между гормональным дисбалансом и началом развития опухоли в виде андробластомы яичника, нужно выявить факты наличия эндокринных заболеваний, воспалительных патологий женской половой сферы.
- Гинекологический осмотр и бимануальное исследование. Позволяет выявить плотное единичное образование, локализованное в стороне от матки.
- УЗИ андробластомы яичника. Является наиболее информативным исследованием. В ходе процедуры обнаруживается одностороннее образование округлой, правильной или неправильной формы, статичного характера (не двигается при механическом воздействии). Размеры — от 10 до 30 см, встречаются и большие образования. Строение — солидное или солидно-кистозное. При длительном течении или озлокачествлении обнаруживаются участки некроза. По данным исследований, андробластома сложна для диагностики. Точность ультразвуковой методики определяется числом в 80-90%.
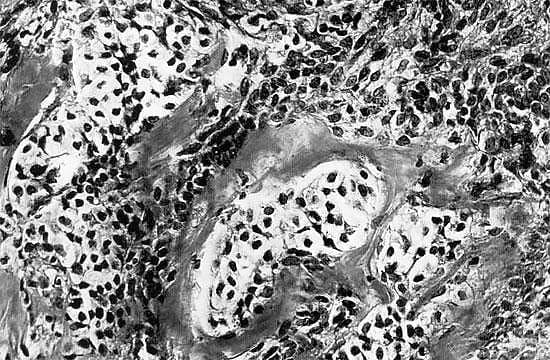
- Гистологическая оценка тканей неоплазии, забор биоматериала. Биоптат берется посредством пункции или лапароскопии. Морфологическое исследование необходимо для отграничения андробластомы от схожих по клиническим и диагностическим проявлениям неоплазий: гранулезоклеточной опухоли, рака яичников.
- Анализ венозной крови на гормоны для подтверждения секретирующего характера неоплазии.
Ведением пациенток с андробластомой занимаются врачи гинекологи в тандеме с эндокринологами.
Тактика лечения
Лечение андробластомы яичника хирургическое.
Выжидательная тактика не практикуется, возможна срочная (чаще) или плановая госпитализация в гинекологический стационар.
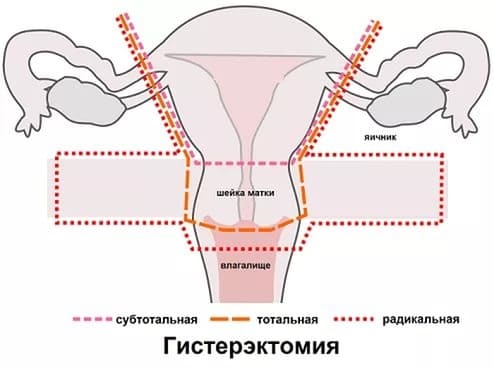
Способ вмешательства зависит от возраста пациентки. Больным репродуктивного возраста показана щадящая операция с односторонним удалением яичника. Задача — устранение неоплазии с сохранением фертильности. Пациенткам в менопаузе проводят пангистерэктомию или гистерэктомию с удалением парного репродуктивного органа.
Низкодифференцированные андробластомы яичника требуют радикальных терапевтических мер: проводится удаление матки и яичников. Также показана радиотерапия и химиотерапия. Эффективность выяснена не до конца, что связано с малым количеством зафиксированных случаев.
Последствия
Осложнения определяются масс-эффектом, возможной малигнизацией и способностью опухоли продуцировать гормоны. Среди последствий:
- маскулинизация женщины;
- разрыв фиброзной капсулы новообразования — чреват становлением перитонита, сепсиса;
- асцит (скопление жидкости внутри брюшной полости);
- перекрут ножки новообразования с развитием некроза, кровотечения, перитонита, сепсиса и летального исхода;
- при злокачественном течении андробластомы — прорастание сквозь соседние органы и ткани, образование отдаленных метастазов.
Предотвратить развитие последствий можно, если своевременно начать лечение.
Прогноз
Прогноз андробластомы яичника зависит от степени дифференцировки клеток:
- доброкачественные опухоли излечиваются в 95% случаев;
- 5-и летняя выживаемость при низкодифференцированной андробластоме на 1 стадии составляет 75%;
- на 2-3 стадиях пятилетний порог перешагивает 50% пациенток (при условии комплексного лечения).
Вероятность рецидивов высокая.
Профилактические мероприятия
Специфических мер не выработано. Необходимо регулярно (2 раза в год) консультироваться у гинеколога и эндокринолога для раннего выявления отклонений.
Андробластома — редкая разновидность опухоли стромы яичника с непредсказуемым течением и сложной диагностикой. Требует срочного хирургического лечения. Прогноз в большинстве случаев благоприятный.